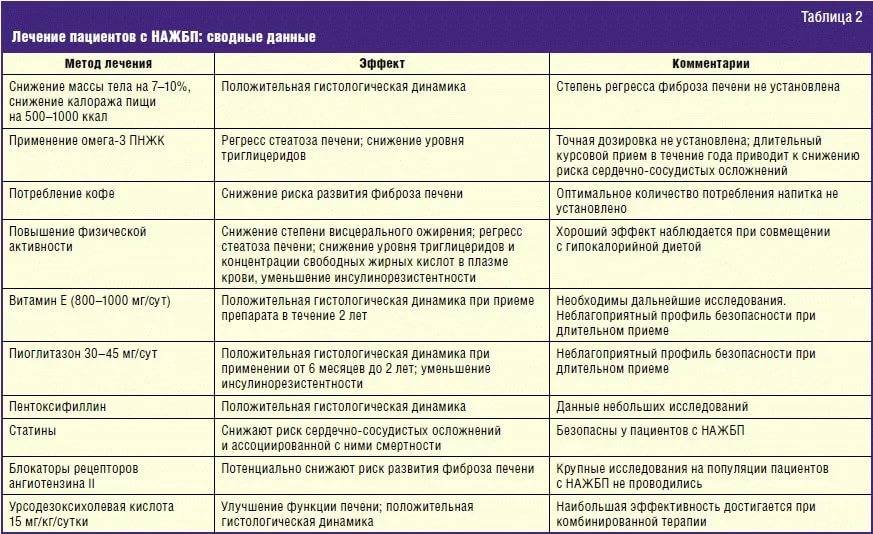
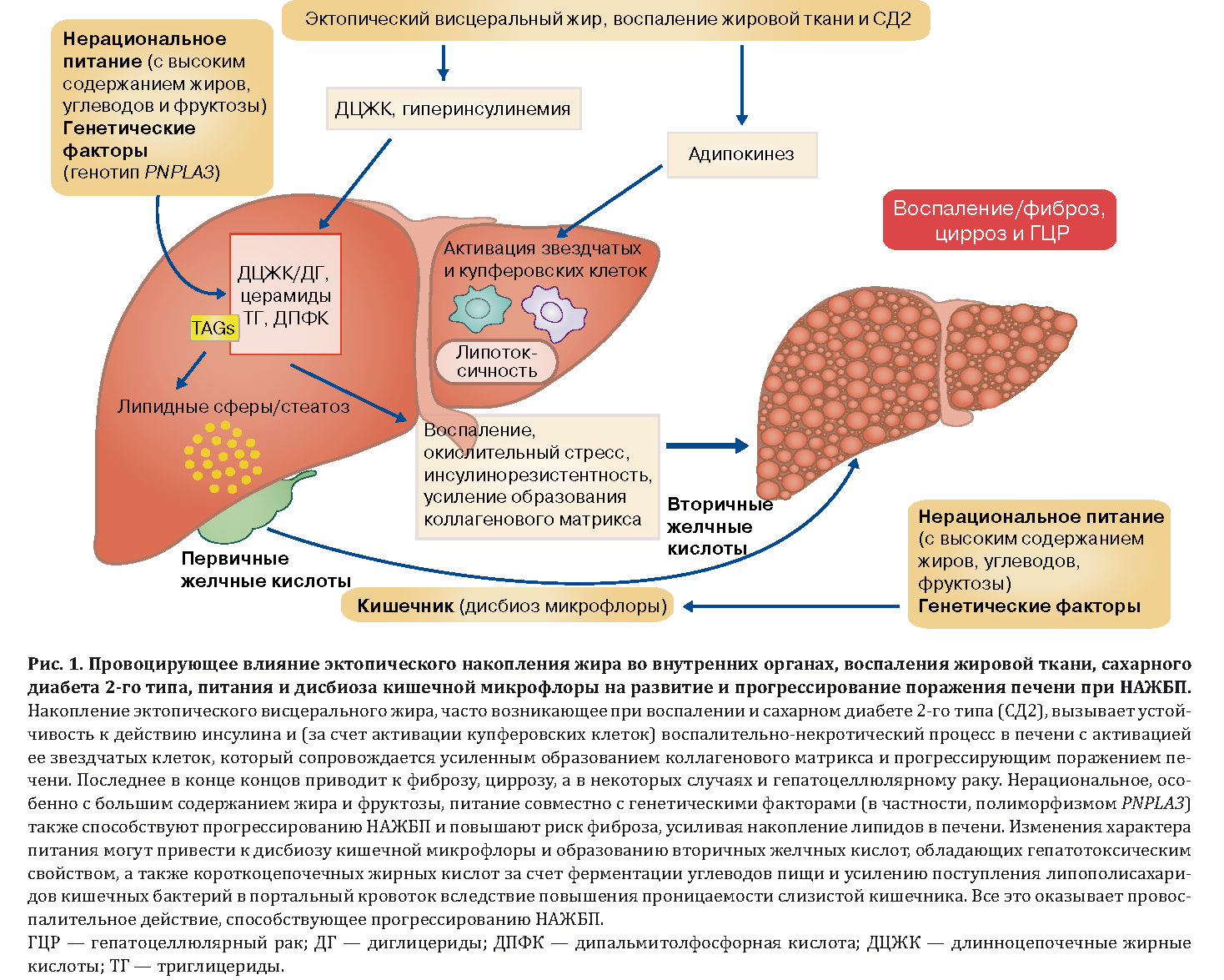
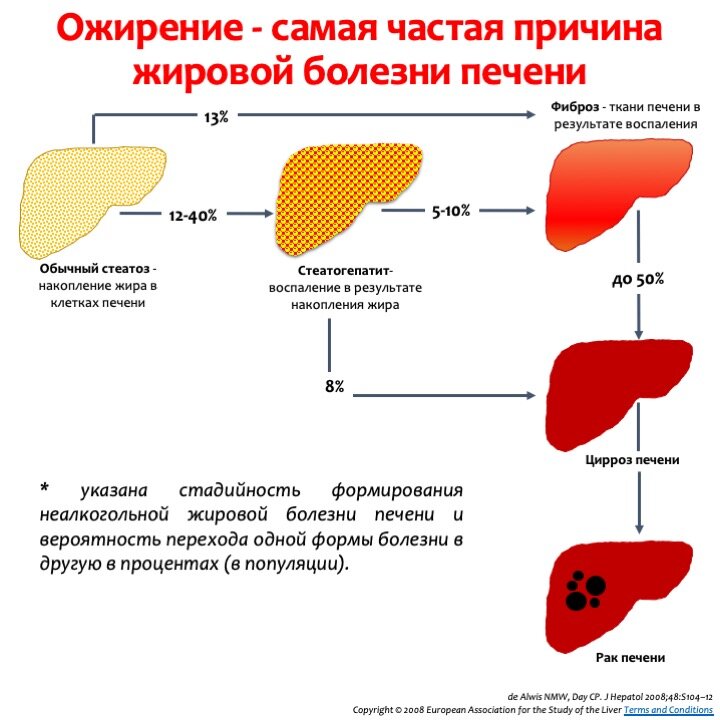
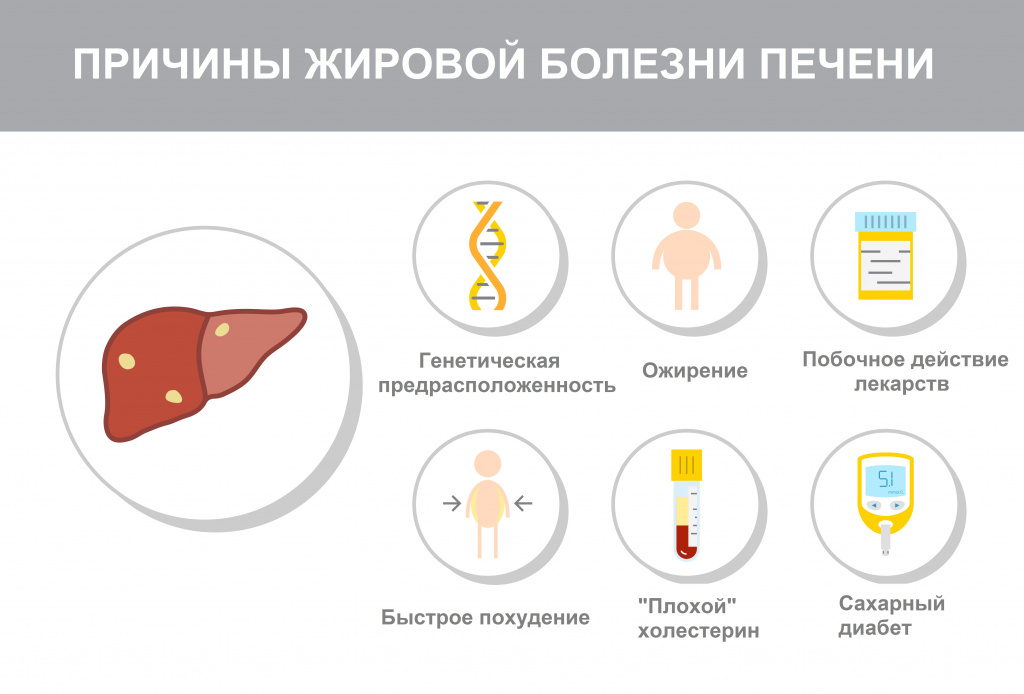
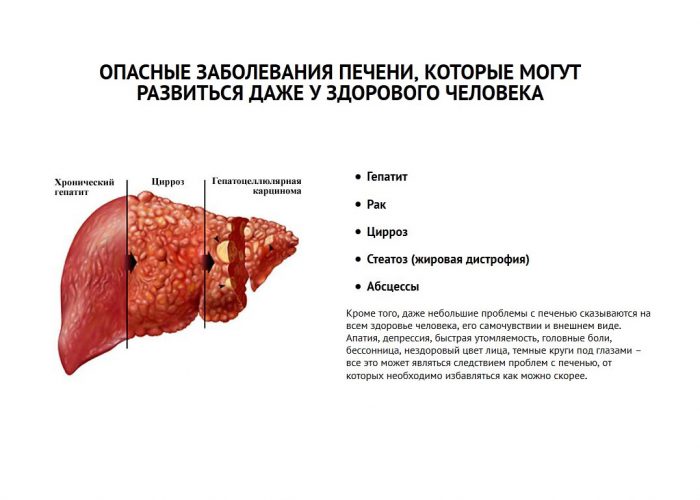
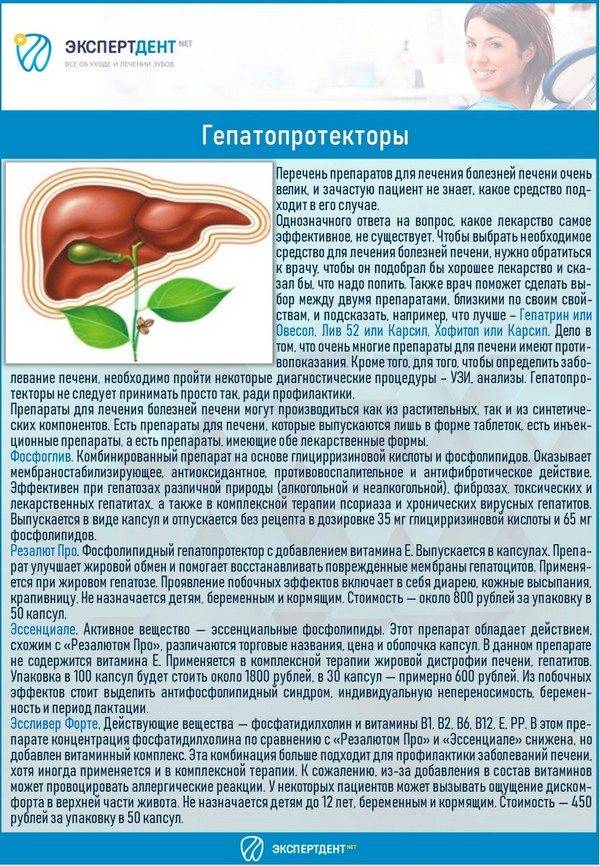
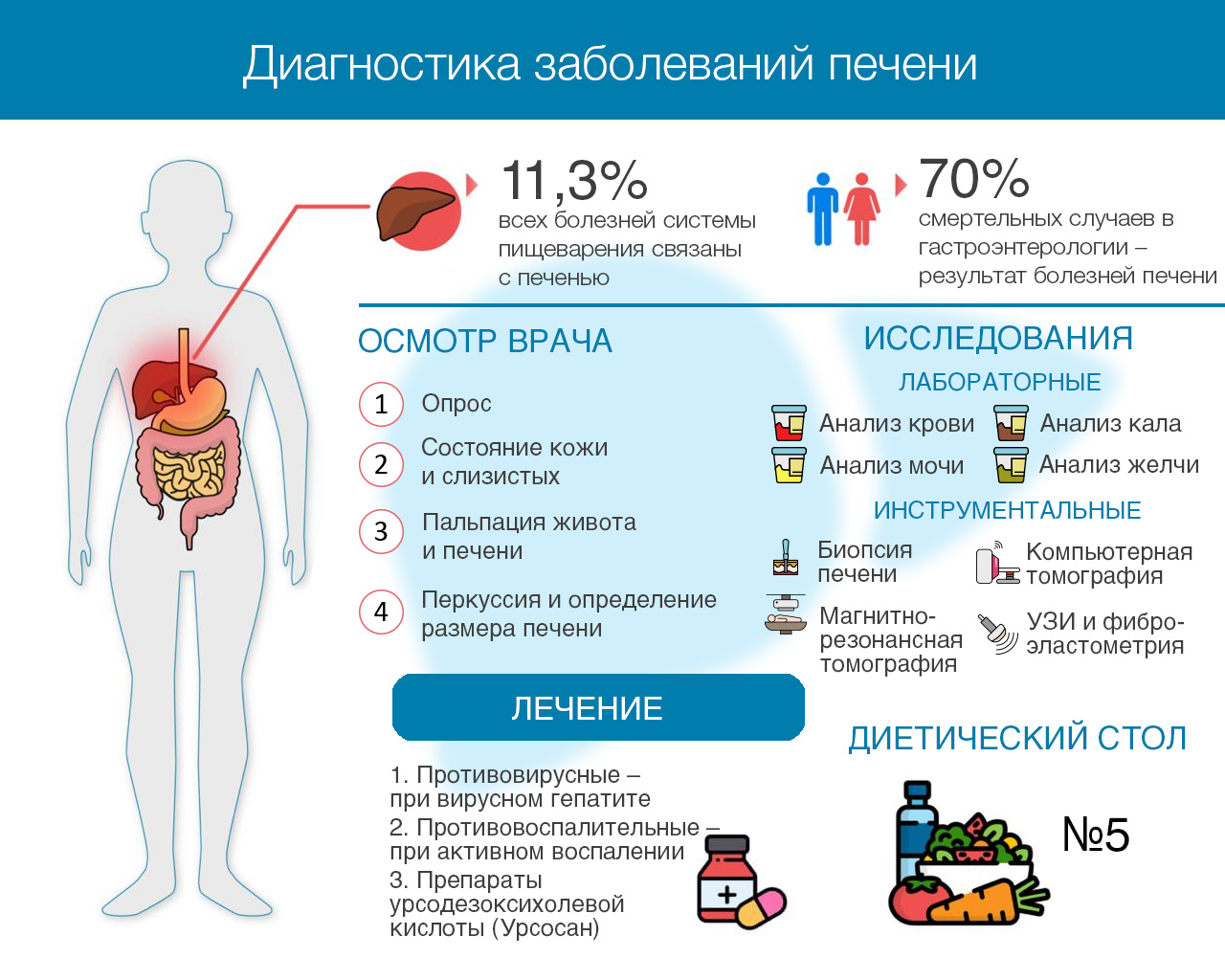
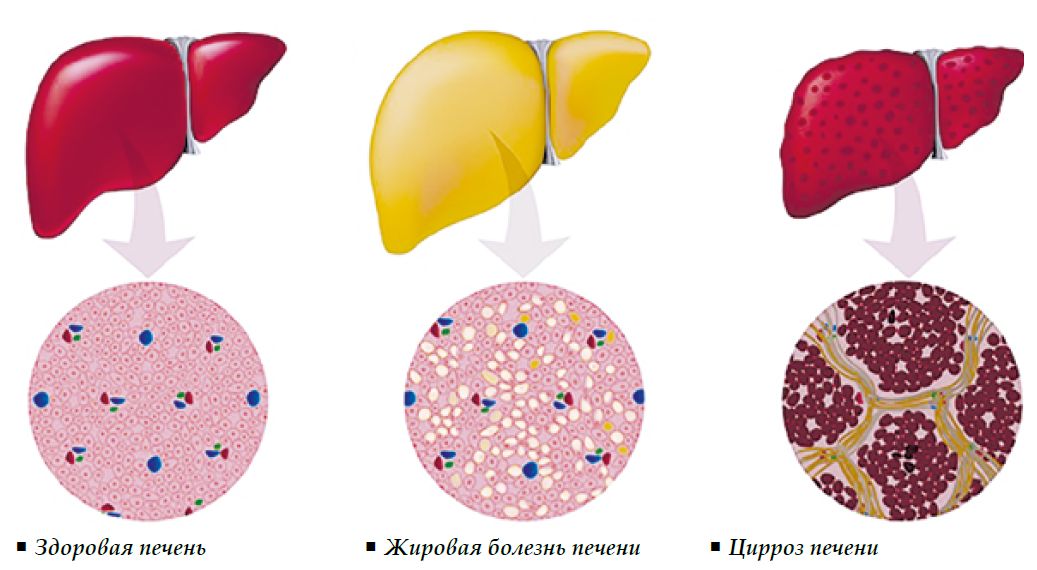
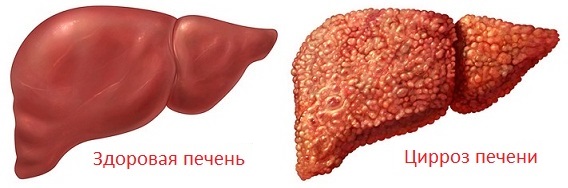
Что такое цирроз печени
Под циррозом печени подразумевают патологический и хронически протекающий процесс в печени, в результате которого ее паренхиматозная ткань замещается фиброзной соединительной (стромой). Также происходит структурная перестройка сосудистого русла и уменьшение количества нормально функционирующих гепатоцитов (клеток печени).
По статистике, мировая ежегодная смертность от цирроза составляет около 300 тыс. человек, с прогрессирующей тенденцией к увеличению. Наиболее чаще заболеванию подвержены мужчины старше 40 лет, склонные к алкоголизму, а также больные:
- хроническим гепатитом B, C и D;
- патологиями, осложненными жировым гепатозом;
- некоторыми наследственными болезнями (например, гемохроматозом);
- некоторыми аутоиммунными заболеваниями;
- токсическим поражением печени химическими веществами.
Что такое желтуха
Прежде всего, под желтухой стоит подразумевать не какое-то определенное заболевание (например, гепатит, как думают многие), а целый симптоматический комплекс, который возникает вследствие течения патологических процессов в печени и некоторых органах. По сути, желтуха – это избыточное количество в организме билирубина, что внешне проявляется приобретением склерами, слизистыми оболочками и кожей желтого оттенка.
В норме билирубин образуется в печени и селезенке из гемоглобина в результате распада эритроцитов, после чего преобразуется печенью в желчь и выводится из организма. При желтухе нормальный процесс преобразования и вывода билирубина нарушается, поэтому он почти полностью остается в крови, незначительно выделяясь через почки и кожу.
Наиболее расположены к ней люди с:
- новообразованиями в печени;
- врожденными аномалиями желчно-выводящих путей;
- патологическими процессами в печени и желчном пузыре;
- наличием паразитических организмов;
- послеоперационными осложнениями;
- постреакцией на некоторые медикаментозные средства.
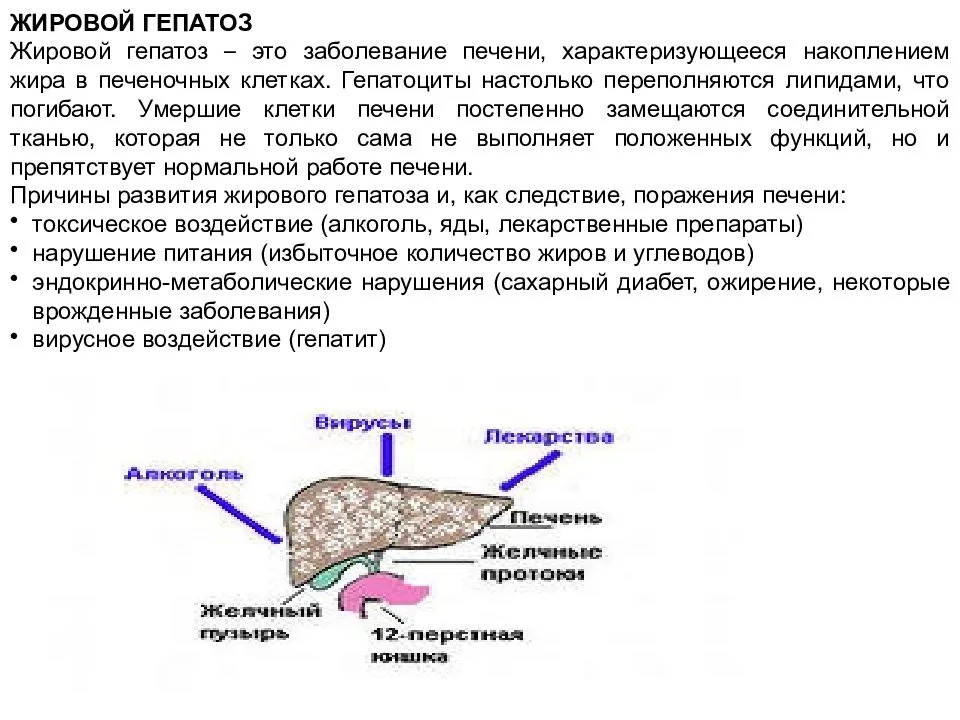
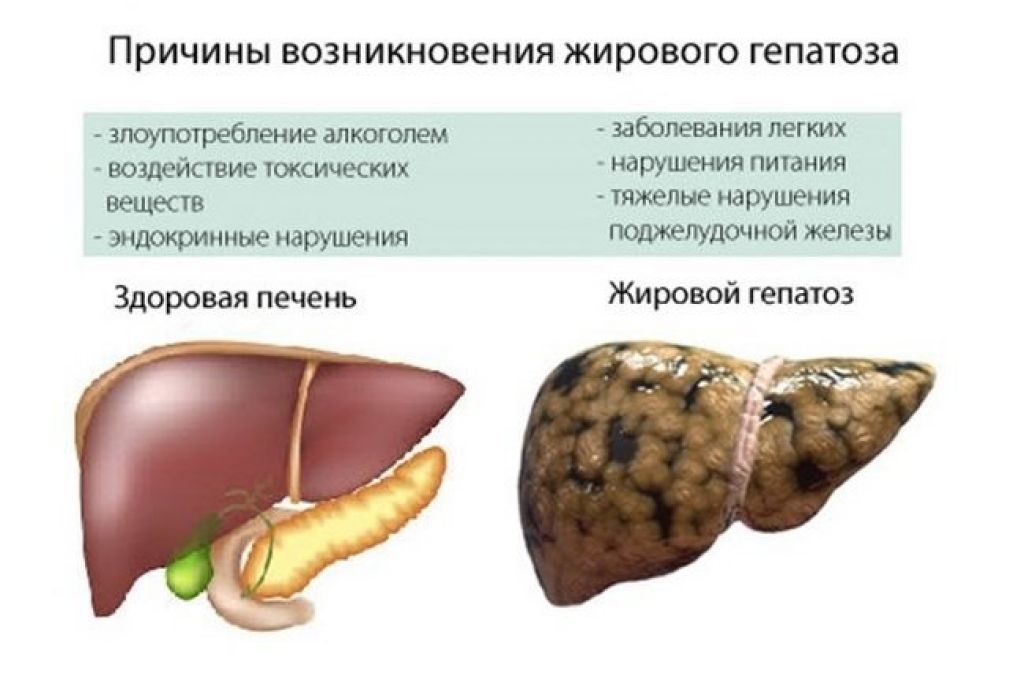
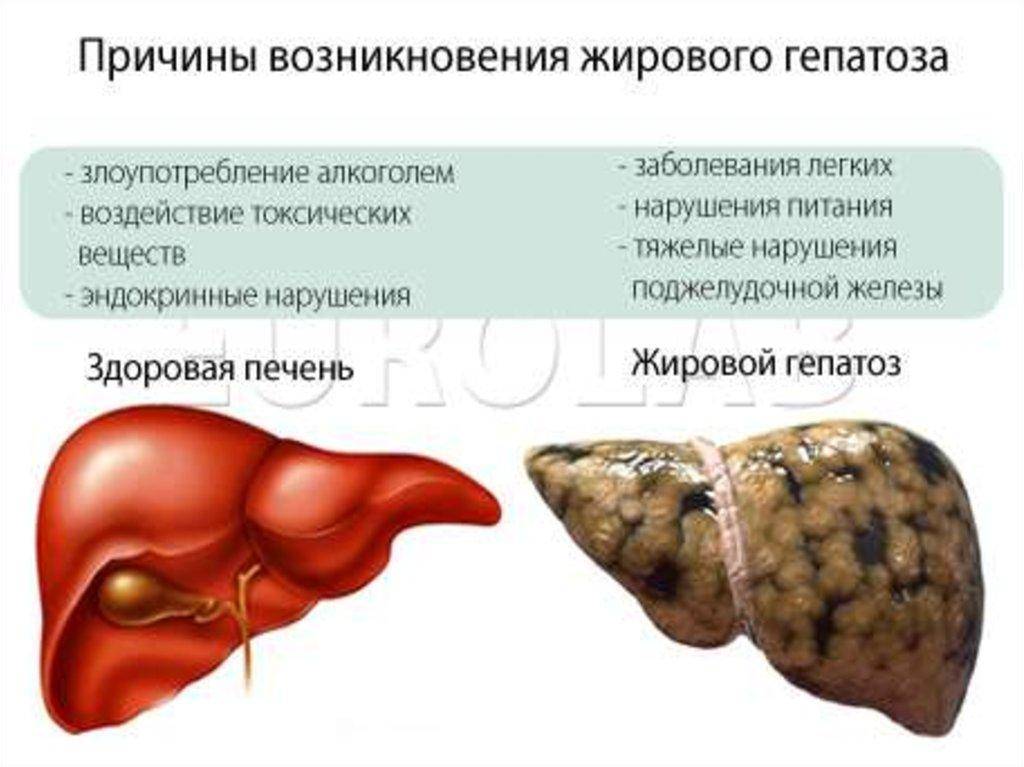
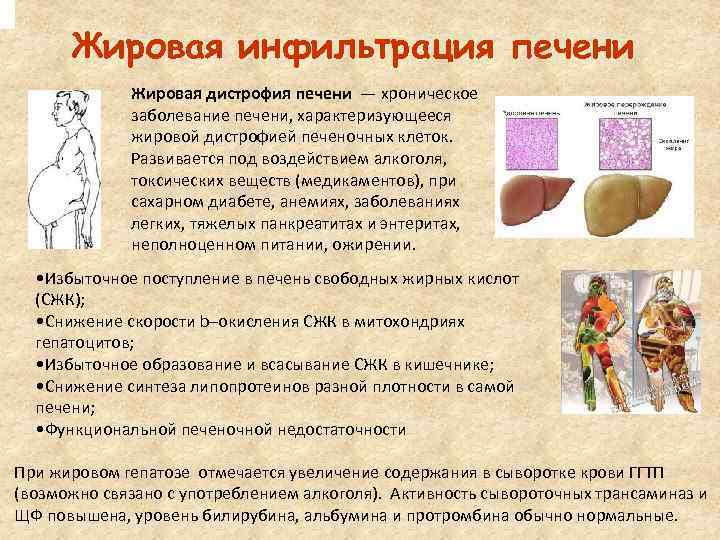
Лечение жирового гепатоза печени
В связи с наличием большого разнообразия причин, обуславливающих развитие патологического процесса, лечение жирового гепатоза считается достаточно сложной задачей, требующей грамотного комплексного подхода. Обязательными условиями успешной терапии являются:
- отказ от спиртных напитков;
- исключение приема некоторых медикаментозных препаратов;
- оптимизация физической активности;
- соблюдение рационального режима труда и отдыха.
Диета
Пациентам с повышенной массой тела рекомендуется диетическое питание, направленное на нормализацию жирового и холестеринового обмена. В соответствии с принципом диеты № 5 в суточный рацион больного гепатозом должны входить:
- белки (110 г);
- углеводы (300 г);
- жиры (80 г);
- соль (до 10 г);
- жидкость (1,5–2 л).
Блюда готовятся на пару, запекаются или отвариваются и подаются только в теплом виде. Прием горячей, холодной, острой и жареной пищи запрещен. Питание должно быть дробным – 5–6 раз в день.
В список продуктов, рекомендованных при лечении гепатоза печени, входят:
- нежирное мясо (говядина, молодая баранина, кролик, курица, говяжий язык);
- нежирные сорта рыбы;
- овощные и молочные супы;
- несдобная выпечка;
- черствый ржаной и пшеничный хлеб;
- яйца (не более 1 в день, всмятку или в виде запеченного омлета);
- нежирные кисломолочные продукты;
- крупы, макаронные изделия;
- овощи (в сыром, отварном или тушеном виде);
- фрукты (сырые, вареные, запеченные, в виде компотов);
- жиры (растительные рафинированные масла, натуральное сливочное масло);
- сладости (мед, мармелад, пастила, варенье, конфеты без шоколада).
Запрещенные продукты при гепатозе:
- бульоны (мясные, грибные, рыбные);
- кислые щи;
- свежий хлеб, сдоба;
- жирные сорта мяса, субпродукты;
- жирная, жареная, соленая, копченая рыба, рыбные консервы;
- сливки, сметана, ряженка, сыр, творог и молоко с высоким содержанием жира;
- бобовые;
- зеленый лук, шпинат, редька, грибы, чеснок, маринованные овощи;
- мороженое, кондитерские изделия с кремом, шоколад;
- кулинарные жиры, сало;
- черный кофе, какао.
Лечение жирового гепатоза печени при помощи здоровой диеты требует строгого соблюдения принципов сбалансированного питания. Оптимальная потеря веса – не более 1 кг за неделю. В случае резкого снижения массы тела возможно развитие стеатоза, способного повлечь за собой воспаление, усиление активности фиброгенеза и увеличение скорости развития фиброза.
Медикаментозная терапия
Медикаментозное лечение жирового гепатоза печени проводится в 2 этапа.
- Устранение этиологического фактора. Если причиной заболевания печени стали инфекционные агенты (вирусы гепатитов, бактерии, патогенные грибки или простейшие), обычно назначается этиотропная (противовирусная, антибактериальная, противогрибковая или антипротозойная) терапия. В остальных случаях пациентам может назначаться патогенетическое лечение жирового гепатоза, направленное на коррекцию нарушенных функций печени. Больным, у которых была выявлена резистентность к инсулину, после консультации со специалистом назначается прием тиазолидиндионовых препаратов, при ожирении проводится гиполипидемическая терапия, для стимуляции желчеобразования и желчеотделения назначаются желчегонные средства (холеретики).
Симптоматическое лечение гепатоза печени предусматривает использование противовоспалительных средств, пищеварительных ферментов, витаминов, препаратов антифиброзного действия и пробиотиков, нормализующих микрофлору кишечника.
- Восстановление функций и структуры клеток печени. Вторым этапом лечения гепатоза является гепатопротективная терапия. Гепатопротекторы – это группа лекарственных средств, которые восстанавливают целостность клеточных мембран гепатоцитов и защищают печень от различных повреждающих факторов.
Диагностика жирового гепатоза печени
Поскольку симптомы стеатоза не являются специфическими, основная задача врача – дифференцировать диагноз. Поэтому пациенту могут назначить целый комплекс лабораторно-инструментальных исследований:
-
общий и биохимический анализы крови – базовые анализы, которые покажут наличие или отсутствие воспаления в организме, а также нарушения в работе органов (в том числе печени);
-
коагулограмма нужна для определения свертываемости крови;
-
анализы на антитела к вирусным инфекциям, собственным клеткам печени и на гормоны позволят дифференцировать стеатоз от других заболеваний печени;
-
липидограмма покажет уровень холестеринов, белков и жиров;
-
тест на толерантность к глюкозе выявит даже скрытые нарушения углеводного обмена.
Для диагностики стеатоза особенно важны результаты двух последних исследований, поскольку специфическим для него считается повышение уровня “плохого” холестерина (липопротеинов низкой плотности, ЛПНП) на фоне замедления усвоения глюкозы.
 Неправильное питание – одна из причин жирового гепатоза печени
Неправильное питание – одна из причин жирового гепатоза печени
Для уточнения диагноза врач может назначить:
-
УЗИ, которое при стеатозе покажет некоторое увеличение печени и явную неоднородность паренхимы;
-
Эластометрию, которая покажет наличие жировых вакуолей в гепатоцитах;
-
КТ или МРТ, которые отразят снижение плотности ткани;
-
В редких случаях – биопсию, которая с самой высокой точностью выявит признаки перерождения печеночной ткани. При подозрении на стеатоз её делают крайне редко, потому что процедуру отличает высокая травмоопасность.
Почему возникает печеночная недостаточность?
При печеночной недостаточности важно проводить лечение, направленное на ее причину. Поэтому врач должен провести тщательное обследование и разобраться, что привело к нарушению функции печени у пациента
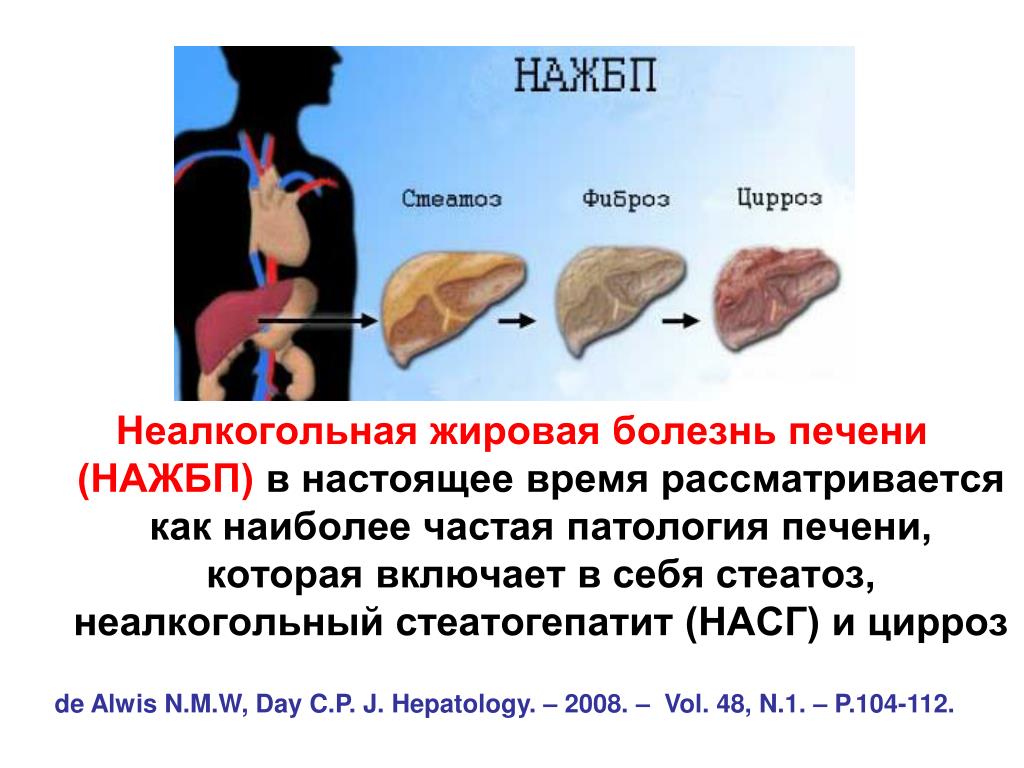
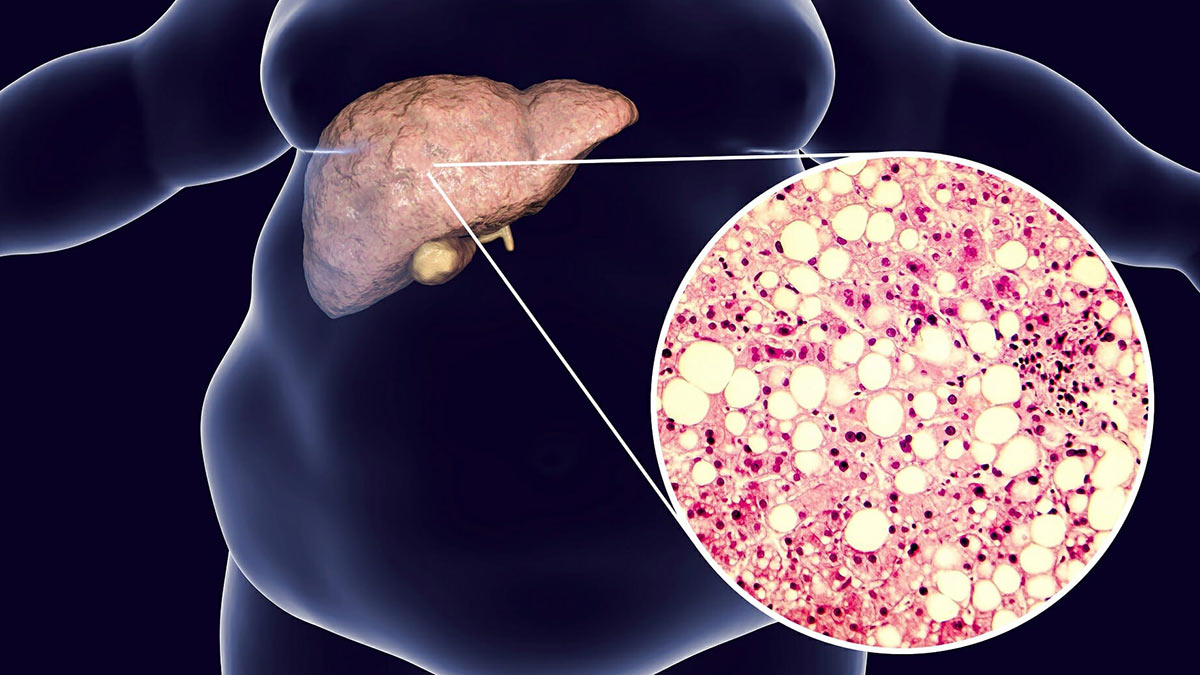
Чаще всего причиной развития печеночной недостаточности становится цирроз – состояние, при котором нормальная ткань печени погибает и замещается фиброзной. К наиболее распространенным причинам цирроза относят вирусные гепатиты B и C, хроническое чрезмерное употребление алкоголя. Причиной печеночной недостаточности может стать неалкогольная жировая болезнь печени (НЖПБ) – избыточное накопление жиров в ткани органа. НЖБП нередко сопутствует сахарному диабету, метаболическому синдрому (повышенное артериальное давление, ожирение, повышенный уровень глюкозы и холестерина в крови). По оценкам экспертов, в настоящее время во всем мире этой патологией страдают 1,46 миллиарда взрослых людей.
Наиболее частые причины острой печеночной недостаточности:
- Вирусные гепатиты.
- Прием некоторых лекарственных препаратов: противогрибковых, противосудорожных, антибиотиков, синтетических аналогов гормонов, антидепрессантов, применение ацетаминофена (парацетамола) часто или в больших дозах.
- Прием некоторых веществ и биологически активных добавок, например, экстракта зеленого чая.
- Аутоиммунный гепатит – заболевание, при котором нарушается работа иммунной системы, и начинают вырабатываться антитела против печеночных клеток (гепатоцитов). В результате в ткани печени развивается хроническое воспаление.
- Болезнь Вильсона – врожденное заболевание, при котором нарушается обмен меди и развивается тяжелое поражение центральной нервной системы, печени и других внутренних органов.
- Другие заболевания, связанные с нарушением обмена веществ и поражением кровеносных сосудов.
Симптомы, симптомы, симптомы…
Проблема ожирения печени связана с одной трудностью — у заболевания практически нет никаких симптомов. Поэтому заметить изменения печени по самочувствию невозможно! Проявления болезни и симптомы начинаются только на той стадии, когда развивается необратимое и тяжелое поражение печени, то есть фиброз и цирроз. Тогда человек уже начинает желтеть, появляются отеки в области живота, возникают сосудистые звездочки. Лишь изредка на более ранних стадиях развивается астения, усталость, утомляемость, снижение работоспособности, легкая депрессивность настроения. Но в современном мире подобное самочувствие может быть вызвано обилием информации и тяжелой напряженной работой.
Клинические симптомы
Заболевание на начальной стадии протекает бессимптомно. Первые признаки появляются только после перехода патпроцесса в выраженный фиброз. На данном этапе отмечаются такие симптомы, как:
- значимый дискомфорт в правом подреберье;
- желтушность кожи и склер;
- увеличение печени и селезенки;
- сосудистые звездочки, симптом «печеночных» ладошек;
- дисфункция ЖКТ: регулярная тошнота, эпизоды рвоты и диареи, метеоризм;
- непереносимость острой и жирной пищи;
- астеновегетативный синдром: беспричинная усталость, нестабильность эмоционального фона, нарушения сна и пр.
Когда развивается диффузное поражение органа, к общим симптомам присоединяются тяжелые выраженные проявления:
- разлитые геморрагии;
- стабильная лихорадка;
- гипотензия;
- периодическая потеря сознания;
- нарушение зрительной функции;
- асцит.
При развитии таких симптомов показана экстренная госпитализация.
Лечение острой печеночной недостаточности
Острая печеночная недостаточность относится к неотложным состояниям. Пациент, который сегодня чувствует себя здоровым, уже через несколько дней может находиться при смерти. Поэтому таких больных помещают в палаты интенсивной терапии. Им назначают строгий постельный режим: пока мышцы не работают, в организме не синтезируется новый аммиак и утилизируется тот, что успел накопиться.
Пациент должен соблюдать диету с ограничением белка (до 30–70 г/сутки) – это уменьшит накопление токсичных продуктов обмена в организме:
- При прекоме I (заторможенность, замедление мышления, речи, движений, забывчивость, сонливость днем и бессонница по ночам, обмороки, шум в ушах, «мушки» перед глазами, зевота, потливость, неврологические нарушения) – до 40 г/сутки.
- При прекоме II (дремота и сон в течение большей части дня, дезориентация во времени и пространстве, замедленные ответы на речь, выраженные неврологические нарушения) – до 30 г/сутки.
- При коме (утрата сознания, отсутствие реакции зрачков на свет) – до 20 г/сутки.
Белки животного происхождения заменяют на растительные.
Для того чтобы уменьшить поступление аммиака из кишечника в кровоток, применяют невсасывающиеся антибиотики, лактулозу. Проводят постоянный контроль жизненно важных функций. С целью коррекции нарушений кровотока больному проводят инфузионную терапию, вводят внутривенно глюкозо-солевые растворы, коллоиды
Важно контролировать уровень глюкозы в крови: при печеночной недостаточности ее уровень может снизиться, и в таком случае внутривенно вводят глюкозу в необходимых дозировках
Нарушение синтеза белков, участвующих в свертывании крови, приводит к повышенной кровоточивости, возникает риск опасных кровотечений. Таким пациентам показано введение свежезамороженной плазмы. При кровотечении в желудке применяют ингибиторы протонной помпы – эти препараты подавляют синтез соляной кислоты и уменьшают повреждение слизистой оболочки. При повышении давления крови в воротной вене, по которой кровь от кишечника оттекает к печени (это состояние называется портальной гипертензией), может произойти варикозное расширение вен пищевода, и в дальнейшем развивается опасное кровотечение. Это состояние устраняют хирургическими методами. Остановить кровотечение из варикозно расширенных вен пищевода можно с помощью эндоскопических методик.
У некоторых пациентов развивается дыхательная недостаточность, и в таких случаях применяют искусственную вентиляцию легких.
Интоксикация организма при нарушении функции печени способна привести к поражению почек, вплоть до развития тяжелой почечной недостаточности. Это состояние называется гепаторенальным синдромом. Для борьбы с ним проводят медикаментозное лечение, в более тяжелых случаях – диализ.
Печеночная энцефалопатия – осложнение печеночной недостаточности, при котором токсичные вещества, которые в норме должны обезвреживаться в печени, накапливаются в кровотоке и поступают в головной мозг. При развитии этого состояния контролируют внутричерепное давление, назначают препараты, которые препятствуют его повышению. При судорогах вводят противосудорожные препараты.
При острой печеночной недостаточности, вызванной отравлением ацетаминофеном, проводят лечение N-ацетилцистеином.
Стоимость услуг
- Первичная консультация врача — гастроэнтеролога, заведующего отделением, КМН Щановой Н.О.
3 500 руб. - Первичная консультация врача — гастроэнтеролога
2 700 руб. - Первичная консультация врача — гастроэнтеролога, консультанта Уральского государственного медицинского университета, КМН, доцента Прохоровой Л.В.
3 500 руб. - Первичная консультация врача — диетолога — гастроэнтеролога
3 000 руб. - Повторная консультация врача — диетолога — гастроэнтеролога
2 600 руб. - Первичная консультация врача — гастроэнтеролога, Медицинского директора, КМН Петровой Э.М.
3 500 руб. - Повторная консультация врача — гастроэнтеролога, заведующего отделением, КМН Щановой Н.О.
3 200 руб. - Повторная консультация врача — гастроэнтеролога, Медицинского директора, КМН Петровой Э.М.
3 200 руб. - Повторная консультация врача — гастроэнтеролога
2 500 руб. - Повторная консультация врача — гастроэнтеролога, консультанта Уральского государственного медицинского университета, КМН, доцента Прохоровой Л.В.
3 200 руб. - Консультация врача — гастроэнтеролога перед госпитализацией
605 руб. - Первичная консультация врача — гастроэнтеролога-гепатолога
2 700 руб. - Повторная консультация врача — гастроэнтеролога-гепатолога
2 500 руб. - Первичная консультация врача — гастроэнтеролога высшей категории
2 950 руб. - Повторная консультация врача — гастроэнтеролога высшей категории
2 700 руб. - Первичная консультация врача — гастроэнтеролога (гепатолога) высшей категории
2 950 руб. - Повторная консультация врача — гастроэнтеролога (гепатолога) высшей категории
2 700 руб.
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
Прогноз болезни
Цирроз печени неизлечим, только если не проведена пересадка печени. С помощью вышеуказанных препаратов можно только поддерживать более или менее достойное качество жизни.
Сколько живут люди с циррозом печени, зависит от причины заболевания, стадии, на которой он был обнаружен и осложнений, которые успели появиться на момент начала лечения:
- при развитии асцита живут 3-5 лет;
- если развивается желудочно-кишечное кровотечение в первый раз, переживет его от 1/3 до половины людей;
- если развилась печеночная кома, это означает практически 100% летальность.
Есть также шкала, которая позволяет прогнозировать ожидаемую продолжительность жизни. Она учитывает результаты анализов и степень энцефалопатии:
| Параметр | Баллы | ||
| 1 | 2 | 3 | |
| Асцит | Нет | Живот мягкий, уходит под действие мочегонных | Живот напряжен, его объем плохо уменьшается при приеме мочегонных |
| Изменение личности, памяти, сонливости | Нет | Легкая степень | Сильно выражена |
| Билирубин общий | Меньше 34 мкмоль/л | 31-51 мкмоль/л | Больше 51 мкмоль/л |
| Альбумин | 3,5 г/л и более | 2,8-3,5 г/л | Менее 2,8 г/л |
| Протромбиновый индекс | Более 60% | 40-60% | Менее 40% |
| Сумма баллов | 5-6 | 7-9 | 10-15 |
| Сколько живут | 15-20 лет | Надо пересаживать печень, но послеоперационная летальность – 30% | 1-3 года. Если провести трансплантацию на этой стадии, вероятность умереть после операции 82 из 100 |
Современные подходы к лечению
Лечение при печеночной недостаточности направлено на борьбу с основным заболеванием, коррекцию патологических состояний, вызванных нарушением работы печени, и профилактику осложнений. Важную роль играет диета.
Печень часто называют «фильтром организма». На самом деле этот орган не только обезвреживает токсичные вещества, но и выполняет ряд других важных функций. Когда они нарушаются, возникают определенные симптомы:
- Синтез белков крови. Если их вырабатывается недостаточно, то жидкость не может удерживаться в кровеносных сосудах, она устремляется в ткани, и возникают отеки.
- Синтез белков, которые принимают участие в кроветворении. Нарушение этой функции проявляется в виде повышенной кровоточивости.
- Синтез желчи и ее выведение в кишечник. При поражении ткани печени и/или нарушении оттока желчи развивается желтуха: кожа и белки глаз больного окрашиваются в желтый цвет.
- Запасание сахара в виде полимера – гликогена.
- Расщепление насыщенных жиров.
Лечение жирового гепатоза печени
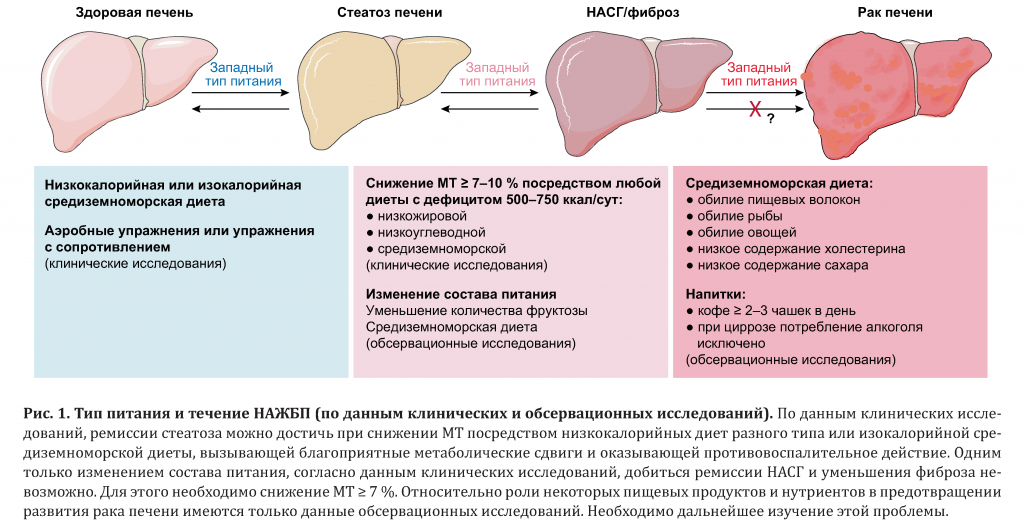
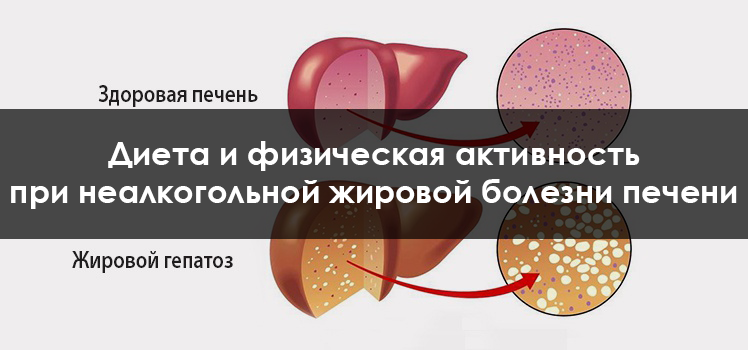
Лечение жирового гепатоза печени включает комплекс мер: используют лекарства, назначают диету, корректируют образ жизни. Все усилия пациента должны быть направлены на постепенное выведение лишнего жира из организма в целом и из печени в частности
Важно делать это под контролем врача или диетолога, с соблюдением мер предосторожности. Гастроэнтерологи рекомендуют худеть медленно (снижать вес не более чем на 10% в течение каждых 3 месяцев), чтобы не спровоцировать фульминантное (молниеносное) развитие желчнокаменной болезни
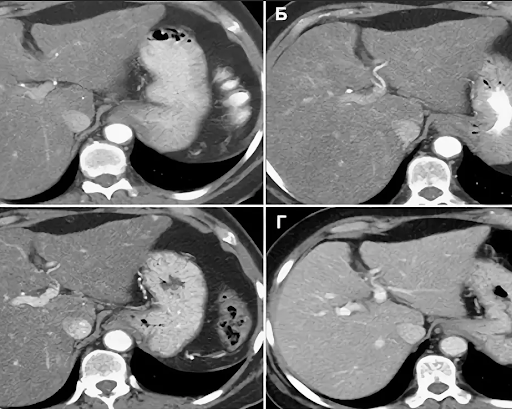 КТ печени при жировом гепатозе проводится с контрастным усилением
КТ печени при жировом гепатозе проводится с контрастным усилением
Основные цели терапии жирового гепатоза:
-
снижение веса
-
нормализация уровня холестерина
-
устранение гормональных нарушений
-
восстановление чувствительности тканей к инсулину
Важно устранить причины заболевания: при алкогольном жировом гепатозе – отказаться от спиртного, при неалкогольной форме – снизить вес.
Общие рекомендации при лечении стеатоза:
-
диета (стол №5 по Певзнеру) с уменьшением количества вредных жиров или средиземноморская диета;
-
умеренная физическая нагрузка;
-
прием гепатопротекторов на основе урсодезоксихолевой кислоты (УДХК) для эффективного выведения жира и восстановления клеток печени.
Как лечить жировой гепатоз печени медикаментами, решает врач. В общей схеме терапии используют препараты урсодезоксихолевой кислоты
К примеру, Урсосан – препарат с высоким профилем безопасности, который обладает иммуномодулирующим действием, защищает гепатоциты, восстанавливает желчеотток и – что крайне важно при стеатозе – выводит жир из клеток печени при помощи естественного механизма под названием аутофагия (это доказано исследованиями)
Урсосан препятствует прогрессированию жировой дистрофии, стеатогепатита, фиброза, цирроза, а также снижает риск развития сердечно-сосудистых катастроф на фоне ожирения и стеатоза. Используется для первичной и вторичной профилактики неалкогольной жировой болезни печени .
При лечении пациентов с метаболическими нарушениями важно воздействовать на инсулинорезистентность. С этой целью применяют липотропные препараты, витамины группы В, липоевую кислоту
Достоверно неизвестно, оправдана ли терапия статинами при НАЖБП, поскольку препараты этой группы могут повреждать клетки печени.
Рацион питания при жировом гепатозе печени формируют на основе классической лечебной диеты №5 по Певзнеру. Разрешено употребление тушеных/запеченных овощей, не вызывающих повышенного газообразования, каш на воде, овощных бульонов, сезонных фруктов, ягод. Для приготовления блюд используют нежирное мясо, молочные продукты с низким процентом жирности. В рационе увеличивают долю растительных жиров – масел холодного отжима, семян льна и кунжута. Полностью исключать жиры из питания нельзя, потому что в этом случае может развиться желчнокаменная болезнь.
Параллельно нужно давать себе посильную физическую нагрузку: это позволит быстрее нормализовать вес и укрепить сердечно-сосудистую систему, которая сильно страдает на фоне стеатоза.
Диагностика и лечение неалкогольной жировой болезни печени
КТ органов брюшной полости
Стоимость: 6 000 руб.
Подробнее
Для постановки диагноза применяют ряд обследований:
- .
- печени.
- Лабораторная диагностика (клинический и биохимический анализ крови).
- органов брюшной полости.
Лечение НАЖБП начинается только после постановки диагноза.
Терапия консервативная. Назначают диету, исключают все вредные и провоцирующие факторы. Основное лечение жировой болезни печени состоит в приеме препаратов, защищающих клетки печени от дальнейшего разрушения.
Суть лечения состоит в защите оставшихся клеток печени и снижении веса. При снижении массы тела всего на 5% пациенты отмечают заметное улучшение
Важно снижать вес постепенно, резкое похудение может привести к обострению заболевания. Соответственно, лечение гепатоза печени представляет собой целый комплекс консервативных мер, направленных на регресс заболевания и на улучшение самочувствия пациента
Наши врачи

Щербенков Игорь Михайлович
Врач — гастроэнтеролог, кандидат медицинских наук
Стаж 23 года
Записаться на прием

Харламенков Евгений Алексеевич
Врач-терапевт, врач-гастроэнтеролог, врач-гепатолог
Стаж 9 лет
Записаться на прием
Павлова Надежда Михайловна
Врач — гастроэнтеролог, кандидат медицинских наук
Записаться на прием

Демборинский Олег Иванович
Заведующий поликлиникой, врач гастроэнтеролог, кандидат медицинских наук, врач высшей категории
Стаж 30 лет
Записаться на прием

Стасева Ирина Вячеславовна
Врач — терапевт, гастроэнтеролог, кандидат медицинских наук
Стаж 21 год
Записаться на прием

Подистова Елена Анатольевна
Врач — гастроэнтеролог, врач высшей категории
Стаж 32 года
Записаться на прием

Игнатова Татьяна Михайловна
Врач-гепатолог, гастроэнтеролог, доктор медицинских наук, врач высшей категории
Записаться на прием
Профилактика НАЖБП
Главная рекомендация по профилактике данного заболевания состоит в ведении здорового образа жизни. На первом месте стоит поддержание нормального веса и правильное питание
Важно исключить как можно больше факторов риска: следить за массой тела, не переедать, избавиться от вредных привычек
В числе мер профилактики также ведение активного образа жизни, умеренные физические нагрузки и правильный питьевой режим.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) | 3 800 |
| Эластография печени (метод сдвиговой волны) | 4000 |
| МСКТ органов брюшной полости и забрюшинного пространства живота | 6 000 |
- Постхолецистэктомический синдром
- Гепатиты
Диагностика
Определение диагноза цирроз печени проходит в несколько этапов. Сам диагноз ставится на основании данных инструментальных исследований:
- Магнитно-резонансная или компьютерная томография – наиболее точный метод диагностики.
- Биопсия – метод гистологического исследования материала, взятого из печени, который позволяет установить вид цирроза крупно- или мелкоузловой и причину развития заболевания.
- УЗИ – в качестве скрининга. Позволяет установить только предварительный диагноз, однако является незаменимым при постановке диагноза асцит и портальная гипертензия.
Если при постановке диагноза гистологическое исследование не позволило определить причину развития заболевания, продолжают ее поиск. Для этого выполняют анализ крови на предмет наличия:
- антимитохондриальных антител;
- РНК вируса гепатита С и ДНК вируса гепатита В при помощи ПЦР-метода;
- альфа-фетопротеина – для того, чтобы исключить рак крови;
- уровня меди и церрулоплазмина;
- уровень иммуноглобулинов А и G, уровня Т-лимфоцитов.
На следующем этапе определяется степень повреждения организма вследствие поражения печени. Для этого используют:
- сцинтиграфия печени – радионуклидное исследование для определения работающих клеток печени;
- биохимический анализ крови для определения таких показателей, как уровень натрия и калия, коагулограмма, холестерин, щелочная фосфатаза, билирубин общий и фракционный, АСТ, АЛТ, липидограмма, протеинограмма;
- степень поражения почек – креатинин, мочевина.
Отсутствие или наличие осложнений:
- УЗИ для исключения асцита;
- исключение внутренних кровотечений в пищеварительном тракте путем исследования кала на наличие в нем скрытой крови;
- ФЭГДС – для исключения варикозных расширений вен желудка и пищевода;
- ректороманоскопия для исключения варикозных расширений вен в прямой кишке.
Печень при циррозе прощупывается через переднюю стенку брюшины. При пальпации ощутима бугристость и плотность органа, однако это возможно только на стадии декомпенсации.
При ультразвуковом исследовании четко определяются очаги фиброза в органе, при этом они классифицируются на мелкие – меньше 3 мм, и крупные – свыше 3 мм. При алкогольной природе цирроза развиваются изначально мелкие узлы, биопсия определяет специфические изменения в клетках печени и жировой гепатоз. На более поздних стадиях заболевания узлы укрупняются, становятся смешанными, жировой гепатоз исчезает. Первичный билиарный цирроз отличается увеличением печени с сохранением структуры желчевыводящих путей. При вторичном билиарном циррозе печень увеличивается за счет препятствий в желчных протоках.
Причины развития цирроза
Среди основных причин, приводящих к развитию болезни, выделяют:
- Вирусный гепатит, который по разным оценкам приводит к формированию патологии печени в 10-24% случаев. Болезнью заканчиваются такие разновидности гепатитов, как В, С, D и недавно обнаруженный гепатит G;
- Различные заболевания желчных путей, среди которых внепеченочная обструкция, желчнокаменная болезнь и первичный склерозирующий холангит;
- Нарушения в работе иммунной системы. К развитию цирроза приводят многие аутоиммунные болезни;
- Портальная гипертензия;
- Венозный застой в печени или синдром Бадда-Киари;
- Отравления химическими веществами, оказывающими токсическое влияние на организм. Среди таких веществ особо губительны для печени промышленные яды, соли тяжелых металлов, афлатоксины и грибные яды;
- Болезни, передающиеся по наследству, в частности, генетически обусловленные нарушения обмена веществ (аномалии накопления гликогена, болезнь Вильсона-Коновалова, дефицит а1-антитрипсина и галактозо-1-фосфат-уридилтрансферазы);
- Длительный приём лекарственных препаратов, среди которых Ипразид, анаболические стероидные средства, Изониазид, андрогены, Метилдофа, Индерал, Метотрексат и некоторые другие;
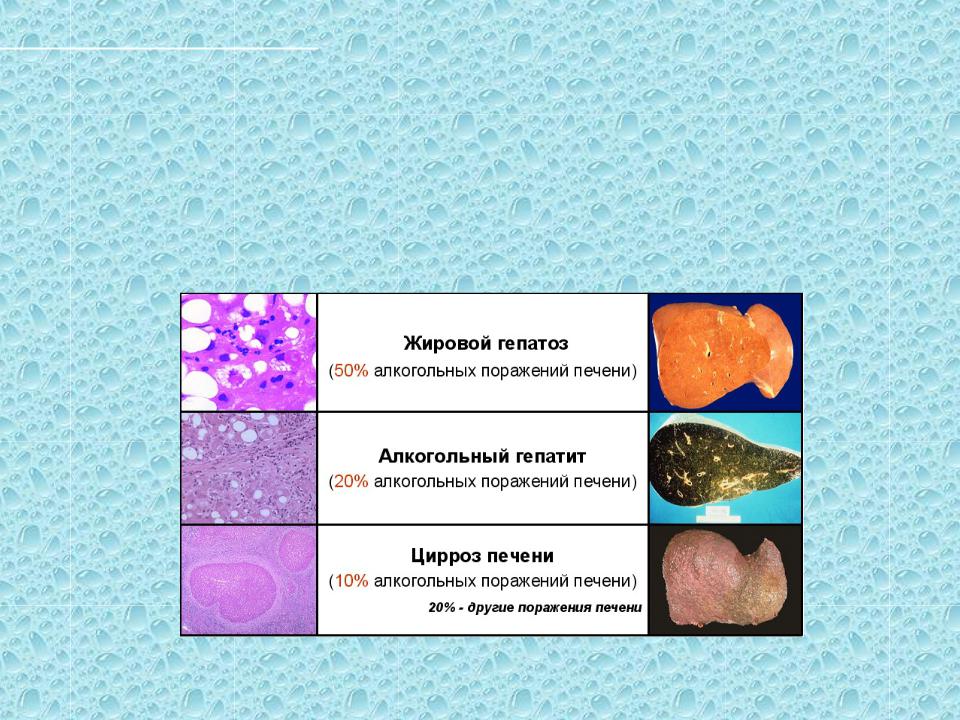
- Прием больших доз алкоголя на протяжении 10 лет и более. Зависимости от конкретного вида напитка нет, основополагающий фактор – присутствие в нем этилового спирта и его регулярное поступление в организм;
- Редкая болезнь Рандю-Ослера также может стать причиной цирроза.
Кроме того, отдельно стоит сказать о криптогенном циррозе, причины которого остаются невыясненными. Он имеет место в пределах от 12 до 40% случаев. Провоцирующими факторами формирования рубцовой ткани могут стать систематическое недоедание, инфекционные болезни, сифилис (бывает причиной цирроза у новорожденных). Существенно повышает риск развития болезни комбинированное влияние этиологических факторов, например, сочетание гепатита и алкоголизма.
Классификация и стадии развития
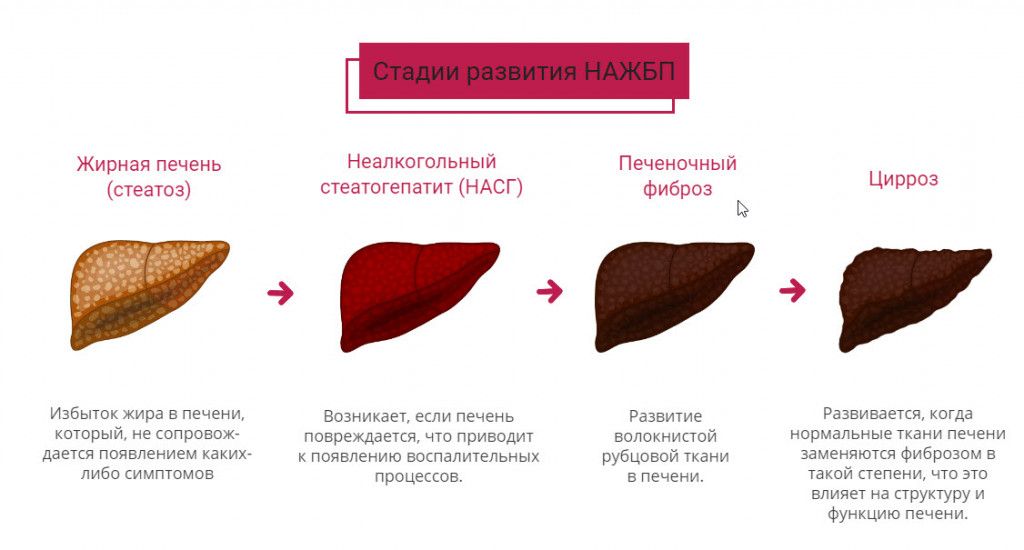
В российской клинической практике используется рабочая классификация по системе Брюнта, подразделяющая гепатоз в зависимости от степени, активности воспаления, степени фиброза.
По степени стеатоза:
- 0 степень: патпроцесс начался, в паренхиме присутствуют жировые соединения микроскопического размера, но диагностировать заболевание невозможно, поскольку отсутствуют какие-либо симптомы, УЗИ-картина без изменений структуры, биохимический анализ крови в пределах физиологической нормы;
- 1 степень: характеризуется малыми размерами жировых очагов, стеатоз до 33%, скопления перерожденных гепатоцитов определяются визуально на УЗИ, клинические симптомы отсутствуют;
- 2 степень: жировому перерождению подвержены 33–66% гепатоцитов, инфильтрационные очаги многочисленные и отличаются многообразием размеров, также выявляются включения липидов внутри нормальных гепатоцитов. На УЗИ визуализируется неоднородная паренхима, ее размеры увеличены;
- 3 степень: подавляющее большинство клеток замещены липидами. Печень увеличена, наблюдается выраженная дисфункция, инфильтраты объемные и многочисленные, характер кистозный. Клинические проявления ярко выражены.
По степени неалкогольного стеатогепатита:
- I степень: характерный стеатоз 1–2 степени, присутствует лобулярное воспаление в стадии рассеивания или минимальной инфильтрации, незначительная баллонная дистрофия, портальное воспаление отсутствует или незначительное;
- II степень: стеатоз любой выраженности, среднее портальное и лобулярное воспаление, незначительный персинусоидный фиброз;
- III степень: панцинарный стеатоз, активная баллонная дистрофия, активное лобулярное и портальное воспаление.
По течению фиброза:
- 1 степень: очаговый или распространенный фиброз;
- 2 степень: перипортальный;
- 3 степень: мостовидный;
- 4 степень: цирроз печени.
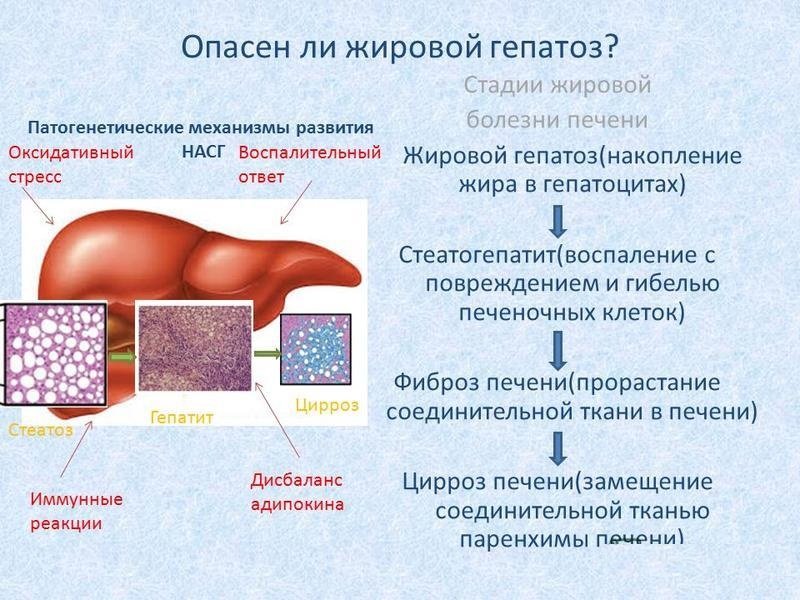
Также выделяют острый и хронический процесс течения гепатоза. Острый развивается стремительно. Ведущим признаком выступает интоксикация, вызванная резким снижением функциональных способностей органа. Клетки печени быстро гибнут, провоцируя иктеричность кожи, гипертермию и рвоту. Лечение острой формы стационарное.
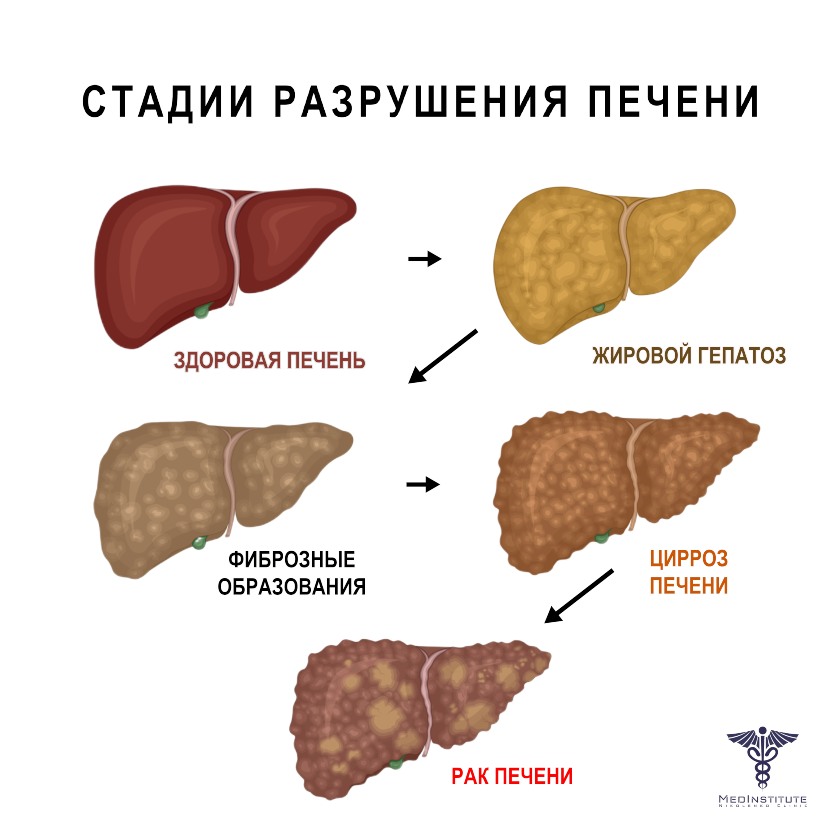
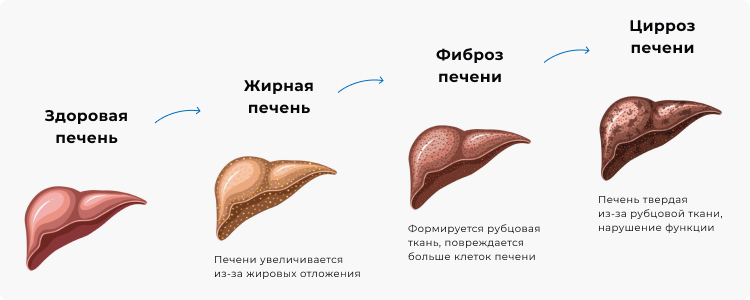 Основные этапы развития стеатоза печени.
Основные этапы развития стеатоза печени.
Признаки и симптомы увеличения печени
Если печень увеличена совсем немного, в большинстве случаев это не вызывает вообще никаких симптомов. Но при сильной гепатомегалии печени могут появляться:
- Ощущение полноты в области печени;
- Абдоминальный дискомфорт;
- В зависимости от конкретной причины увеличения печени – симптомы первичных заболеваний. Это могут быть желтуха, усталость и слабость, тошнота, потеря веса.
В ходе медицинского обследования врач может обнаружить увеличение печени с правой стороны живота. Чтобы точно установить причину гепатомегалии печени, могут проводиться самые разные анализы, исследования и тесты:
- Анализы крови для проверки на ферменты печени и другие нарушения, связанные с заболеваниями печени;
- Компьютерная томография, МРТ или УЗИ для визуальной оценки состояния печени;
- ЭРХПГ – обследование для обнаружения проблем с желчными протоками;
- Биопсия печени – взятие небольшого образца тканей печени дл исследования под микроскопом и проверки на рак или жировую дистрофию печени.
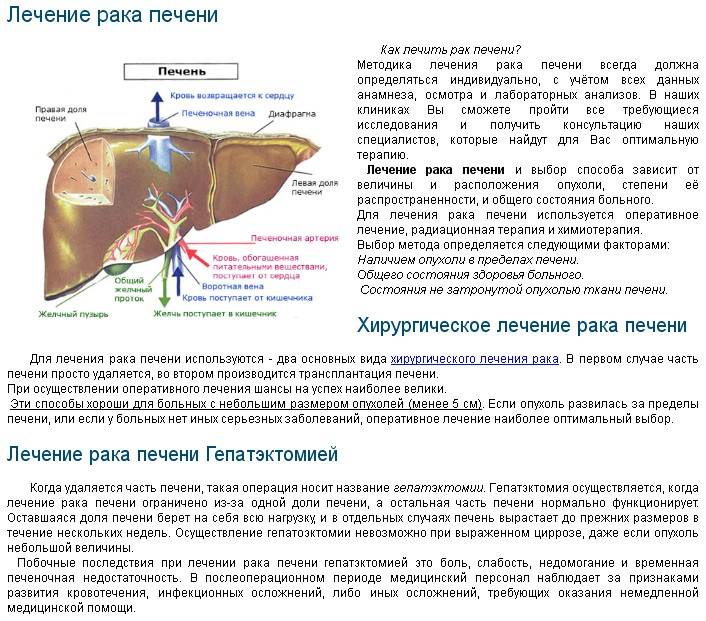
Трансплантация печени
Трансплантация печени может быть показана как при острой, так и при хронической печеночной недостаточности. Это единственный радикальный метод лечения. Но к его применению существует ряд ограничений. Во-первых, это серьезное хирургическое вмешательство, которое способны перенести не все пациенты. Во-вторых, сегодня во всем мире не хватает донорских органов, и многие больные подолгу ждут своей очереди.
Решение о пересадке печени принимают при фульминантном гепатите (редкое тяжелое состояние, при котором погибает значительная часть ткани органа – может развиваться при вирусных гепатитах, отравлениях, передозировке лекарств), если пациенту менее 60 лет, и у него ранее не было нарушения функции печени.
Показания к трансплантации при острой печеночной недостаточности могут быть определены с помощью критериев Госпиталя Королевского колледжа:
| При передозировке ацетаминофена (парацетамола) |
|
| При острой печеночной недостаточности, вызванной другими причинами | Протромбиновое время более 100 с или три критерия из списка:
|
Существуют и другие системы критериев, но они не всегда помогают полноценно оценить ситуацию, поэтому в каждом конкретном случае решение нужно принимать индивидуально. Как показывает статистика, средняя выживаемость пациентов с печеночной недостаточностью после трансплантации печени в течение года составляет 70–80%.